Τι είναι;
Η ορμονοθεραπεία είναι μια μορφή θεραπείας του καρκίνου του προστάτη που προορίζεται για την εξάλειψη των ανδρικών ορμονών (ανδρογόνων) από το σώμα. Τα ανδρογόνα είναι ορμόνες που ευθύνονται για την ανάπτυξη των φυλετικών χαρακτηριστικών του άνδρα, όπως η ανάπτυξη τριχοφυΐας και οι αλλαγές της φωνής στους άνδρες, καθώς και την ανάπτυξη και λειτουργία των ανδρικών γεννητικών οργάνων. Το πιο συνηθισμένο ανδρογόνο είναι η τεστοστερόνη. Τα ανδρογόνα παράγονται αρχικά από τους όρχεις, με τον έλεγχο των διάφορων τμημάτων του εγκεφάλου. Μικρό ποσοστό ανδρογόνων παράγεται από τα επινεφρίδια, που είναι μικροί αδένες πάνω από τα νεφρά και παράγουν πολλά σημαντικά χημικά στοιχεία.
Τα κύτταρα καρκίνου του προστάτη μπορεί να είναι ευαίσθητα, μη ευαίσθητα ή ανθεκτικά στις ορμόνες. Τα καρκινικά κύτταρα που είναι ευαίσθητα στην ορμόνη (ορμονοεξαρτώμενα ή ορμονοευαίσθητα) απαιτούν ανδρογόνα για να αναπτυχθούν. Τ ανδρογόνα είναι γι’ αυτά τα καρκινικά κύτταρα το καύσιμο ή η βενζίνη για να αναπτυχθούν. Έτσι, η εξάλειψη των ανδρογόνων θα προλάβανε την ανάπτυξη των καρκινικών κυττάρων και θα προκαλούσε τη συρρίκνωση τους. Τα καρκινικά κύτταρα είναι ευαίσθητα σε ορμόνες και συρρικνώνονται με την ορμονοθεραπεία. Τα κύτταρα καρκίνου του προστάτη που είναι ανθεκτικά στην ορμόνη (μη ορμονοεξαρτώμενα) συνεχίζουν να αναπτύσσονται παρά την εφαρμογή ορμονοθεραπείας.
Η ορμονοθεραπεία δεν είναι θεραπεία ίασης, επειδή δεν εξαλείφει ολοκληρωτικά τα καρκινικά κύτταρα του προστάτη. Είναι μάλλον καταπραϋντική ή παρηγορική θεραπεία, προκειμένου να επιβραδύνει την εξέλιξη ή ανάπτυξη του καρκίνου. Η ορμονοθεραπεία σε ασθενείς με μεταστατική νόσο μπορεί να είναι αποτελεσματική για πολλά χρόνια. Ωστόσο, συν τω χρόνω, θα εμφανιστούν τα καρκινικά κύτταρα που είναι ανθεκτικά στην ορμονοθεραπεία και θα αναπτυχθεί και πάλι καρκινικός όγκος.
Πότε γίνεται;
Η ορμονοθεραπεία μπορεί να χρησιμοποιηθεί ως πρωτογενής, δευτερογενής ή προκαταρκτική θεραπεία.
- Η ορμονοθεραπεία συχνά χρησιμοποιείται ως πρωτογενής θεραπεία (μονοθεραπεία) σε
- ηλικιωμένους άνδρες που δεν είναι υποψήφιοι για επέμβαση ή ακτινοθεραπεία και δεν ενδιαφέρονται για προσεκτική αναμονή της εξέλιξης του καρκίνου τους
- σε άνδρες με μεταστατική νόσο κατά την ανίχνευση του καρκίνου του προστάτη
- Σαν δευτερογενής θεραπεία χρησιμοποιείται σε άνδρες που εμφανίζουν υποτροπή (δηλαδή αύξηση του ειδικού προστατικού αντιγόνου, του λεγόμενου PSA) της νόσου μετά από ριζική προστατεκτομή, ακτινοθεραπεία ή κρυοθεραπεία. Σ’ αυτές τις περιπτώσεις συνιστάται ορμονοθεραπεία επιβράδυνσης της ανάπτυξης του επανεμφανιζόμενου καρκίνου.
- Τέλος, η ορμονοθεραπεία μπορεί να χορηγείται για μία χρονική περίοδο πριν την ριζική προστατεκτομή ή ακτινοθεραπεία για τη σμίκρυνση του προστάτη αδένα και για να γίνεται ευκολότερη η διαδικασία (προκαταρκτική θεραπεία). Δεν είναι σαφές αν αυτός ο τύπος θεραπείας επηρεάζει το χρόνο εξέλιξης ή επιβίωσης. Ωστόσο, η προκαταρκτική θεραπεία έχει σημαντική επίδραση στην παθολογοανατομία, ενώ είναι πολύ δύσκολο για τον παθολογοανατόμο να ταξινομήσει τα καρκινικά κύτταρα ύστερα από τρεις μήνες ορμονοθεραπείας. Επίσης δυσχεραίνει πολύ την προσπάθεια διατήρησης των στυτικών νεύρων γιατί με την ορμνοθεραπεία προκαλείται σμίκρυνση του προστάτη με δημιουργία παλλαπλών συμφύσεων κάνοντας τον χειρουργικό διαχωρισμό των νεύρων από τον συρρικνωμένο προστάτη δύσκολο.
Σε άνδρες με υποτροπιάζοντα καρκίνο του προστάτη μετά την ακτινοθεραπεία με εξωτερική ακτινοβολία ή τη ριζική προστατεκτομή ή σε όσους δεν έχουν καρκίνο του προστάτη περιορισμένο σε ένα όργανο κατά το χρόνο διάγνωσης, ο χρόνος ξεκινήματος της ορμονοθεραπείας δεν είναι σαφής. Για το λόγο αυτό, πρέπει κανείς να αντισταθμίζει τα οφέλη και τις παρενέργειες της ορμονοθεραπείας. Η ορμονοθεραπεία μπορεί να καθυστερήσει την εξέλιξη της νόσου, αλλά η επίδραση στην επιβίωση δεν φαίνεται να είναι σημαντική. Σε μια μελέτη ανδρών με καρκίνο του προστάτη, η καθυστέρηση ορμονοθεραπείας για ένα χρόνο απέδωσε αύξηση 18% του κινδύνου θανάτου εξαιτίας του καρκίνου του προστάτη. Φυσικά, χρειάζονται επιπλέον πληροφορίες καθώς μια μελέτη δεν επαρκεί.
Πως λειτουργεί ο ανδρογονικός αποκλεισμός;
Στον καρκίνο του προστάτη οι ανδρικές ορμόνες (ανδρογόνα) προωθούν την ανάπτυξη των καρκινικών κυττάρων. Η κύρια μορφή των ανδρογόνων είναι η τεστοστερόνη. Έτσι αφού ο καρκίνος «τρέφεται» κυριολεκτικά από τα ανδρογόνα, με την ορμονοθεραπεία του κόβουμε την «τροφή» και την ικανότητα να μεγαλώνει. Η ορμονική θεραπεία δεν είναι «χημειοθεραπεία» με την έννοια της χορήγησης αντικαρκινικών φαρμάκων, όπως γίνεται σήμερα κυρίως σε τελικά στάδια της νόσου, όταν η ορμονοθεραπεία παύει να ελέγχει την κατάσταση.
Στους περισσότερους άνδρες με προχωρημένο καρκίνο του προστάτη, αυτή η μορφή θεραπείας είναι αποτελεσματική στην επιβράδυνση της ανάπτυξης του όγκου. Λόγω της αποτελεσματικότητας στην συρρίκνωση των όγκων χρησιμοποιούνται οι ορμόνες σε μερικές περιπτώσεις πρωίμων σταδίων καρκίνου συχνά σε συνδυασμό με ακτινοβολία και μερικές φορές με χειρουργείο. Οι ορμόνες σμικρύνουν μεγάλους όγκους έτσι ώστε η χειρουργική επέμβαση ή η ακτινοβολία να μπορούν να τους καταστρέψουν ευκολότερα. Μετά από αυτές τις θεραπείες οι ορμόνες μπορούν να σταματήσουν την ανάπτυξη των καρκινικών κυττάρων που παρέμειναν.
Πως γίνεται;
Ένας συνδυασμός δύο ή περισσοτέρων θεραπειών είναι πιο αποτελεσματικός από την μονοθεραπεία. Ο συνδυασμός αυτός περιλαμβάνει ορμονική θεραπεία και/ή χημειοθεραπεία και συχνά σε συνδυασμό με ακτινοβολία ή χειρουργική αφαίρεση.
Η ορμονοθεραπεία έχει συνήθως τη μορφή μιας ή και συνδυασμό περισσότερων από τις ακόλουθες μεθόδους:
- ορχεκτομή, χειρουργική δηλαδή αφαίρεση και των δύο όρχεων που είναι το σπουδαιότερο «εργοστάσιο» παραγωγής τεστοστερόνης
- ενέσεις φαρμάκων που λέγονται «LH-RH ανάλογα» που σταματούν την παραγωγή τεστοστερόνης από τους όρχεις (φαρμακευτικός ευνουχισμός)
- χάπια «αντιανδρογόνων» τα οποία αποφράσσουν την είσοδο των ανδρογόνων στα προστατικά κύτταρα, προκαλώντας σ’ αυτά είδος λιμοκτονίας.
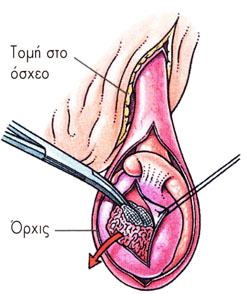
Η ΥΠΟΚΑΨΙΑ ΟΡΧΕΚΤΟΜΗ ΓΙΝΕΤΑΙ ΜΕ ΜΙΑ ΜΙΚΡΗ ΤΟΜΗ ΣΤΟ ΟΣΧΕΟ, ΟΠΟΥ ΑΦΑΙΡΕΙΤΑΙ ΜΟΝΟ Ο ΟΡΜΟΝΙΚΑ ΕΝΕΡΓΟΣ ΙΣΤΟΣ ΤΟΥ ΟΡΧΙ
Με την ορχεκτομή οι ανδρικές ορμόνες πέφτουν σε πολύ χαμηλά επίπεδα, μέσα σε μία-δύο μέρες. Ενώ οι ενέσεις δρουν μόνο μετά 2-3 εβδομάδες. Είναι γνωστό ότι οι όρχεις παράγουν περίπου το 85% των ανδρικών ορμονών. Το υπόλοιπο 15% παράγεται από άλλες πηγές του σώματος όπως τα επινεφρίδια. Υπάρχουν δύο χειρουργικές μέθοδοι για την εκτέλεση της ορχεκτομής. Μία πρώτη είναι η πλήρης αφαίρεση του όρχι μαζί με την επιδιδυμίδα και τις «ρίζες» του. Γίνεται με μια μικρή τομή στη βουβωνική χώρα, περίπου εκεί που γίνεται η τομή για τη βουβωνοκήλη, μόνο που είναι πολύ πιο μικρή. Μπορεί να γίνει με τοπική αναισθησία, συνήθως όμως προτιμάται η γενική. Συνήθως αυτή η μέθοδος γίνεται όταν υπάρχει υποψία όγκου του όρχεως. Ένας άλλος τρόπος είναι η αφαίρεση του «λειτουργικού ιστού» του όρχεως και λέγεται υποκάψια ορχεκτομή. Συνήθως γίνεται με τοπική αναισθησία εύκολα στο εξωτερικό ιατρείο νοσοκομείου. Με μία τομή στη μέση του οσχέου γίνεται αφαίρεση της «ψίχας» μόνο των όρχεων, δηλαδή του μέρους που παράγει την τεστοστερόνη. Έτσι παραμένει το υπόλοιπο μέρος που δίνει την αίσθηση (στην ψηλάφηση) του άθικτου όρχι. Κατόπιν τούτου δεν χρειάζεται να τοποθετήσουμε πλαστικό όρχι στη θέση του αφαιρεθέντος, πράγμα που ζητούν πολλοί ασθενείς όταν τους γίνεται η πρώτη μέθοδος.
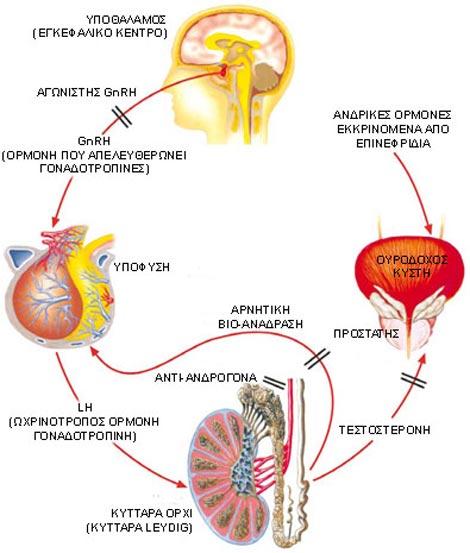
Μερικά φάρμακα που χρησιμοποιούνται στην ορμονική θεραπεία ελαττώνουν την παραγωγή της τεστοστερόνης από τον οργανισμό. Με μία ένεση το μήνα (ή ανά τρίμηνο με άλλη συσκευασία) επιτυγχάνεται η εξαφάνιση των ανδρικών ορμονών. Τα φάρμακα αυτά — γνωστά σαν αγωνιστές ή ανάλογα της ωχρινοτρόπου ορμόνης ή των γοναδοτροπινών (Luteinizing Hormone-Releasing Hormone – LH-RH ή Gonadotropine Realing Hormone – GnRH) — μπορούν να προκαλέσουν έναν χημικό αποκλεισμό στην παραγωγή της τεστοστερόνης, το ίδιο όπως και με την αφαίρεση των όρχεων (λέγεται και “φαρμακευτικός ευνουχισμός”). Ο εγκέφαλος ελέγχει την παραγωγή τεστοστερόνης από τους όρχεις. Τα ανάλογα ωχρινοτρόπου ορμόνης είναι χημικές ουσίες που παράγονται στον εγκέφαλο και ερεθίζουν την παραγωγή από τον εγκέφαλο της (ωχρινοτρόπου ορμόνης (LHRΗ), η οποία ευθύνεται για την παραγωγή από τους όρχεις τεστοστερόνης. Αρχικά, όταν ένας άνδρας λαμβάνει ανάλογο LHRΗ, υπάρχει αυξημένη παραγωγή LHRΗ και τεστοστερόνης. Αυτή η υπερβολική παραγωγή ειδοποιεί τον εγκέφαλο να σταματήσει την παραγωγή LHRH και, άρα, τους όρχεις να σταματήσουν την παραγωγή τεστοστερόνης. Χρειάζεται περίπου 5-8 ημέρες για να μειωθούν σημαντικά τα επίπεδα τεστοστερόνης. Η αύξηση τεστοστερόνης που μπορεί να συμβεί αρχικά με τη λήψη αναλόγων LHRΗ, το λεγόμενο «FLAIR UP», μπορεί να επηρεάσει ασθενείς με μετάσταση του καρκίνου στα οστά και να προκαλέσει επιδείνωση του πόνου των οστών. Στους άνδρες με μεταστατική νόσο θα δοθεί άλλη φαρμακευτική αγωγή, με αντιανδρογόνα, για 2 εβδομάδες περίπου πριν ξεκινήσουν τη λήψη αναλόγου LHRΗ για να μπλοκαριστεί η επίδραση της τεστοστερόνης.
Τα ανάλογα LHRΗ δίνονται σε ενέσιμη μορφή είτε μηνιαία, είτε κάθε 3-4 μήνες είτε μία φορά το χρόνο. Τα φάρμακα που χρησιμοποιούνται σ’ αυτή την μορφή ορμονικής θεραπείας είναι η λευπρορελίνη (Daronta, Elityran), τριπτορελίνη (Arvekap) και η γκοσερελίνη (Zoladex). Αυτά τα φάρμακα χορηγούνται ενδομυικά ή υποδόρια κάτω από το δέρμα. Ο χρόνος λήψης τους είναι μερικοί μήνες ή χρόνια ή και για το υπόλοιπο της ζωής, εξαρτώμενος κυρίως από την κατάσταση του ασθενούς. Τα πλεονεκτήματα αυτής της θεραπείας είναι ότι δεν απαιτείται αφαίρεση των όρχεων. Ωστόσο, είναι ακριβή και απαιτεί συχνές επισκέψεις στο γιατρό. Αν δεν κάνετε μία ένεση, το επίπεδο τεστοστερόνης αυξάνεται και τα καρκινικά κύτταρα του προστάτη μπορεί να αναπτυχθούν. Έτσι, είναι σημαντικό να γίνονται οι ενέσεις σύμφωνα με το προσχεδιασμένο πρόγραμμα.
Τα ανάλογα LHRΗ έχουν παρενέργειες που μπορεί να επηρεάσουν την ποιότητα ζωής του ασθενούς για μικρό ή μεγάλο χρονικό διάστημα. Ορισμένες παρενέργειες σχετίζονται μ’ αυτά τα φάρμακα, όπως κοκκινίλες, στυτική δυσλειτουργία, αναιμία και οστεοπόρωση, και μπορούν να αντιμετωπιστούν. Η στυτική δυσλειτουργία εμφανίζεται σε περίπου 80% των ανδρών που λαμβάνουν ανάλογα LHRΗ και σχετίζεται με τη μειωμένη σεξουαλική επιθυμία. Δυστυχώς, δεν υπάρχει φαρμακευτική αγωγή για την επανάκτηση της σεξουαλικής επιθυμίας.
Τα ανάλογα LHRΗ συχνά χρησιμοποιούνται ως πρωτογενής, δευτερογενής ή προκαταρκτική θεραπεία. Συν τω χρόνω, το επίπεδο του ΡSA μπορεί να αυξηθεί. Όταν αυξάνεται το PSA, ελέγχεται το επίπεδο της τεστοστερόνης για να βεβαιωθεί ότι το ανάλογο LHRΗ ρίχνει το επίπεδο της τεστοστερόνης σε σχεδόν μη ανιχνεύσιμα επίπεδα. Όταν ένας άνδρας ακολουθεί ορμονοθεραπεία, το επίπεδο της τεστοστερόνης πρέπει να είναι <20ng/dL. Όταν αυξάνεται το PSA, παρά τη λήψη αναλόγων LHRΗ, προστίθεται και άλλη μορφή θεραπείας, η λήψη αντιανδρογόνων. Αυτή η συνδυασμένη θεραπεία ονομάζεται πλήρης αποκλεισμός ανδρογόνων και είναι συχνά αποτελεσματική στη θεραπεία καρκίνου του προστάτη μετά από 3-6 μήνες.

Τα αντιανδρογόνα είναι ανταγωνιστές υποδοχέων, αποκλείουν δηλαδή στον οργανισμό την δυνατότητα να χρησιμοποιεί την τεστοστερόνη. Προλαμβάνουν την επικόλληση των ανδρογόνων, που παράγονται από τους όρχεις και τα επινεφρίδια, στα καρκινικά κύτταρα του προστάτη, και έτσι προλαμβάνουν τη δράση τους σε αυτά τα κύτταρα. Ένα μικρό μέρος της τεστοστερόνης παράγεται από τα επινεφρίδια και δεν μπορεί να αποκλεισθεί από την την λευπρορελίνη ή την γκοσερελίνη παρά μόνο από τα αντιανδρογόνα. Επειδή τα αντιανδρογόνα δεν επηρεάζουν ουσιαστικά την παραγωγή τεστοστερόνης, το επίπεδο τεστοστερόνης παραμένει φυσιολογικό και μπορεί να ανυψωθεί ελαφρώς αν χρησιμοποιούνται μόνο αυτά. Έτσι, τα φάρμακα αυτά δεν επηρεάζουν τη σεξουαλική επιθυμία ή τη στυτική λειτουργία όταν χρησιμοποιούνται μόνα. Ωστόσο, τα αντιανδρογόνα χρησιμοποιούνται συνήθως σε συνδυασμό με τα ανάλογα LHRΗ. Ένα αντιανδρογόνο, η δικαλουταμίδη φάνηκε αποτελεσματική στη θεραπεία του καρκίνου του προστάτη. Υπάρχουν τρία ανδρογόνα που χρησιμοποιούνται συνήθως: η φλουταμίδη (Flucinom), μπικαλουταμίδη (Casodex) και νιλουταμίδη (Anandron). Διατίθενται σε μορφή δισκίων και μπορούν να λαμβάνονται μία ή τρεις φορές την ημέρα ανάλογα με το είδος του φαρμάκου. Όπως όλα τα φάρμακα, παρουσιάζουν ορισμένες παρενέργειες. Ο συνολικός αποκλεισμός ανδρογόνων (συνδυασμός αντιανδρογόνων και αναλόγων LHRΗ) χρησιμοποιείται για ασθενείς των οποίων το ειδικό προστατικό αντιγόνο αυξάνεται σημαντικά κατά τη λήψη αναλόγων LHRΗ.
Αποτελέσματα ορμονοθεραπειας
Η ορμονοθεραπεία δεν θεραπεύει τον καρκίνο του προστάτη. Δεν σταματά πλήρως την εξέλιξη του αλλά μόνο την φρενάρει μερικώς. Η αποστέρηση της τεστοστερόνης στον καρκίνο του προστάτη λειτουργεί μόνο για ένα σύντομο χρονικό διάστημα μερικών χρόνων. Γι’ αυτόν τον λόγο και δεν συνιστάται η ορμονοθεραπεία σαν θεραπεία ίασης αλλά μόνο σαν παρηγορική αγωγή έχοντας σύντομη και πάντα πεπερασμένη ημερομηνία λήξης.
Τα καρκινικά κύτταρα μαθαίνουν ν’ αναπτύσονται και χωρίς τις ανδρικές ορμόνες. Ο ακριβής μηχανισμός ανάπτυξης της ορμονοαντοχής δεν είναι γνωστός. Μία θεωρία υποστηρίζει ότι προϋπάρχει ένα μικρό μέρος των καρκινικών κυττάρων που είναι παραδόξως προγραμματισμένα να πολλαπλασιάζονται και χωρίς τις ανδρικές ορμόνες. Άλλοι πιστεύουν ότι αποστερώντας τα ανδρογόνα “προκαλούμε” ή “ερεθίζουμε” μερικά καρκινικά κύτταρα να μάθουν να ζουν και χωρίς ανδρογόνα βρίσκοντας έναν εναλλακτικό τρόπο ζωής και ανάπτυξης.
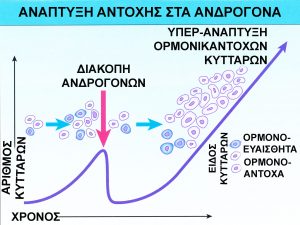
ΜΗΧΑΝΙΣΜΟΣ ΑΝΑΠΤΥΞΗΣ ΟΡΜΟΝΟΑΝΤΟΧΗΣ ΤΟΥ ΚΑΡΚΙΝΟΥ ΤΟΥ ΠΡΟΣΤΑΤΗ ΜΕΤΑ ΤΗΝ ΠΡΟΣΠΑΘΕΙΑ ΘΕΡΑΠΕΙΑΣ ΜΕ ΑΝΤΙΑΝΔΡΟΓΟΝΑ (ΔΙΑΚΟΠΗ ΑΝΔΡΟΓΟΝΩΝ)
Από την στιγμή που ο καρκίνος του προστάτη κατασθεί ορμονοάντοχος ο χρόνος επιβίωσης του ασθενή δεν ξεπερνά συνήθως τα 3 χρόνια περίπου. Για την αποφυγή ανάπτυξης αυτής της αντίστασης ή καλύτερα για την παράταση του χρόνου ευαισθησίας στα ανδρογόνα προτάθηκε ο λεγόμενος διακοπτόμενος ανδρογονικός αποκλεισμός.
Διακοπτόμενος ανδρογονικός αποκλεισμός
Αφαιρώντας απλά από τον καρκίνο του προστάτη την τεστοστερόνη δεν σκοτώνονται όλα τα καρκινικά κύτταρα. Σε μερικά χρόνια μαθαίνει ο καρκίνος να αναπτύσσεται χωρίς τεστοστερόνη. Όταν συμβεί αυτό η ορμονική θεραπεία είναι λιγότερο αποτελεσματική. Υπάρχουν όμως ακόμα διάφορες μορφές θεραπείας.
Για την αποφυγή μίας τέτοιας αντίστασης στην ορμονική θεραπεία έχουν αναπτυχθεί διάφορα προγράμματα διακoπτόμενης ορμονικής θεραπείας. Κατά την διάρκεια αυτής της θεραπείας τα ορμονικά φάρμακα διακόπτονται μετά τη πτώση και παραμονή του PSA σ’ ένα χαμηλό επίπεδο. Εάν το PSA ανεβαίνει πάλι ξαναχορηγούνται τότε πάλι τα ορμονικά σκευάσματα.
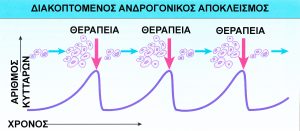
ΣΧΗΜΑΤΙΚΗ ΠΑΡΑΣΤΑΣΗ ΔΙΑΚΟΠΤΟΜΕΝΟΥ ΑΝΔΡΟΓΟΝΙΚΟΥ ΑΠΟΚΛΕΙΣΜΟΥ. Η ΟΡΜΟΝΟΘΕΡΑΠΕΙΑ ΧΟΡΗΓΕΙΤΑΙ ΟΤΑΝ ΑΥΞΑΝΕΙ Ο ΑΡΙΘΜΟΣ ΤΩΝ ΚΑΡΚΙΝΙΚΩΝ ΚΥΤΤΑΡΩΝ (ΑΥΞΗΣΗ PSA) ΚΑΙ ΔΙΑΚΟΠΤΕΤΑΙ ΟΤΑΝ ΤΑ ΚΑΚΡΙΝΙΚΑ ΚΥΤΤΑΡΑ ΜΕΙΩΝΟΝΤΑΙ ΣΗΜΑΝΤΙΚΑ (ΤΟ PSA ΠΕΦΤΕΙ ΣΤΟ ΧΑΜΗΛΟΤΕΡΟ ΔΥΝΑΤΟ ΕΠΙΠΕΔΟ).
Με αυτή τη μορφή θεραπείας, χρησιμοποιούνται ορμόνες για καθορισμένες χρονικές περιόδους. Ο σκοπός της διακοπτόμενης ορμονοθεραπείας είναι τα καρκινικά κύτταρα του προστάτη που επιβιώνουν ενώ βρίσκεστε σε ορμονοθεραπεία να γίνουν ξανά ευαίσθητα στην ορμόνη όταν εκτίθενται σε ανδρογόνα. Πιθανά πλεονεκτήματα της διακοπτόμενης καταστολής ανδρογόνων είναι η διατήρηση της ευαισθησίας στα ανδρογόνα του καρκινικού όγκου, η πιθανή παράταση της ζωής του ασθενή, η βελτιωμένη ποιότητα ζωής λόγω ανάκτησης της σεξουαλικής επιθυμίας και ικανότητας, η μείωση του κόστους της θεραπείας, η αυξημένη ευαισθησία των καρκινικών κυττάρων στη χημειοθεραπεία. Η διακοπτόμενη ορμονοθεραπεία φαίνεται να επηρεάζει την απώλεια της πυκνότητας των οστών σε 6 χρόνια.
Οι μακροπρόθεσμες επιδράσεις της διακοπτόμενης ορμονοθεραπείας δεν είναι γνωστές. Η διάρκεια υποβολής σε ορμονοθεραπεία, ο χρόνος κάθε νέου ξεκινήματος, η εξέλιξη της νόσου και ποιος θεωρείται κατάλληλος ασθενής γι’ αυτή τη θεραπεία δεν έχουν προσδιοριστεί ακόμη.
Ασθενείς με τοπικά επανεμφανιζόμενη νόσο και μέτριο επίπεδο ειδικού προστατικού αντιγόνου (Ρ5Α) πριν την έναρξη της θεραπείας μπορεί να χρειαστούν πλήρη αποκλεισμό των ανδρογόνων όταν το ειδικό προστατικό αντιγόνο αυξάνεται σε ng/dL.
Παρενέργειες
Οι παρενέργειες της ορμονικής θεραπείας περιλαμβάνουν:
- υπερτροφία στήθους
- ελαττωμένη σεξουαλική επιθυμία
- ανικανότητα
- εξάψεις
- αύξηση βάρους
- ελάττωση μυικής μάζας
- μερικά φάρμακα μπορεί επίσης να προκαλέσουν ναυτία, διάρροια, κόπωση και βλάβη του ήπατος
- οστεοπόρωση
Συχνές ερωτήσεις – απαντήσεις
Πως μπορεί ν' αντιμετωπισθεί η οστεοπόρωση, σαν επιπλοκή της ορμονοθεραπείας;
Έρευνα Αμερικανών επιστημόνων αποκάλυψε ότι οι περισσότεροι άνδρες πιστεύουν ότι η «οστεοπόρωση είναι γυναικεία νόσος». Η οστεοπόρωση είναι η απώλεια της πυκνότητας των οστών και οδηγεί σε αδυναμία οστών τα οποία γίνονται έτσι πιο εύθραυστα. Η νόσος μπορεί να επηρεάσει και άνδρες, ιδιαίτερα όσους ακολουθούν ορμονοθεραπεία για τον καρκίνο του προστάτη.
Πώς εμφανίζεται η οστεοπόρωση; Μπορούμε να εξετάσουμε την πυκνότητα των οστών με την απορροφησιομετρία διπλής ενέργειας (DΕΧΑ), όπως ακριβώς και στις γυναίκες. Είναι μη επεμβατική εξέταση (δεν χρειάζεται τομή ή εισαγωγή ουσίας ή εργαλείου στο σώμα), ακριβής και γρήγορη εξέταση με ελάχιστη έκθεση του ασθενή στην ακτινοβολία. Η εξέταση μετρά την πυκνότητα των οστών, η οποία συγκρίνεται με τις τιμές που λαμβάνονται από φυσιολογικά, νεαρά, ενήλικα υποκείμενα. Φυσιολογικά, η πυκνότητα των οστών είναι στο υψηλότερο επίπεδο στην ηλικία των 25 ετών, ενώ μετά την ηλικία των 35 ετών για άνδρες και γυναίκες χάνεται το 0,3-0,5% της μάζας των οστών ανά έτος ως μέρος της φυσιολογικής διαδικασίας γήρανσης. Οι άνδρες έχουν μεγαλύτερη μάζα οστών από τις γυναίκες.
Πολλοί παράγοντες συμβάλλουν στην απώλεια της πυκνότητας των οστών, αλλά η μειωμένη παραγωγή φυλετικών ορμονών έχει τη σημαντικότερη επίδραση στην πυκνότητα των οστών. Τα χαμηλά επίπεδα τεστοστερόνης επιδρούν στην πυκνότητα των οστών στους άνδρες σχεδόν το ίδιο με τα χαμηλά επίπεδα οιστρογόνου στις γυναίκες. Η χρήση θεραπείας στέρησης ανδρογόνων, μέσω ορχεκτομής ή αναλόγου LHRH με ή χωρίς αντιανδρογόνα, προκαλεί μειωμένη πυκνότητα οστών. Υπάρχει μέση απώλεια 4% το χρόνο για τα πρώτα δύο χρόνια μετά την ορμονοθεραπεία και 2% ανά έτος μετά το τέταρτο έτος, γεγονός παρόμοιο με την απώλεια της πυκνότητας των οστών στις γυναίκες μετά την αφαίρεση των ωοθηκών ή τη φυσιολογική εμμηνόπαυση. Αυτή η απώλεια της πυκνότητας των οστών στους άνδρες που ακολουθούν ορμονοθεραπεία εμφανίζεται για τουλάχιστον 10 χρόνια και πιθανόν ευθύνεται για την αυξημένη εμφάνιση καταγμάτων: 5% – 13,5% σε άνδρες που ακολουθούν ορμονοθεραπεία έχουν κατάγματα σε σύγκριση με το 1% σε άνδρες με καρκίνο του προστάτη που δεν ακολουθούν ορμονοθεραπεία.
Πότε πρέπει να εξετάζονται για οστεοπόρωση οι άνδρες που υποβάλλονται σε ορμονοθεραπεία; Δεν υπάρχει ακριβής καθορισμός για τη συχνότητα με την οποία άνδρες με καρκίνο του προστάτη που ακολουθούν ορμονοθεραπεία θα πρέπει να υποβάλλονται σε εξετάσεις DΕΧΑ για τον έλεγχο της πυκνότητας των οστών τους. Ίσως βοηθήσει να γίνει μια εξέταση DΕΧΑ πριν ξεκινήσει η ορμονοθεραπεία και έπειτα να γίνονται οι εξετάσεις σε τακτά χρονικά διαστήματα. Πώς μπορεί να προληφθεί ή να θεραπευτεί η οστεοπόρωση; Πολλές μελέτες έδειξαν ότι μειωμένη πυκνότητα οστών παρατηρείται σε άνδρες που υποβλήθηκαν σε ορχεκτομή συγκριτικά με όσους λαμβάνουν ανάλογα LHRH. Ο λόγος δεν είναι σαφής, αλλά αυτό το αποτέλεσμα αποδεικνύει ότι άλλες ουσίες παράγονται από τους όρχεις που μπορεί να είναι σημαντικές για τη διατήρηση της πυκνότητας των οστών.
Περαιτέρω μελέτες μπορεί να βοηθήσουν στον καθορισμό αυτών των παραγόντων. Ορισμένοι παράγοντες ευθύνονται για την οστεοπόρωση, όπως η καθιστική ζωή, η μειωμένη έκθεση στην ηλιακή ακτινοβολία, η θεραπεία με γλυκοκορτικοειδή, η υπερβολική κατανάλωση καφέ, η μειωμένη λήψη ασβεστίου και βιταμίνης D, η κατάχρηση αλκοόλ και το κάπνισμα.
Αλλαγές στον τρόπο ζωής μπορεί να βοηθήσουν στην πρόληψη της οστεοπόρωσης. Διάφορα φάρμακα χρησιμοποιήθηκαν σε γυναίκες με οστεοπόρωση, αλλά καμία θεραπεία δεν είναι εγκεκριμένη για τους άνδρες που ακολουθούν ορμονοθεραπεία. Η καλσιτονίνη έχει εγκριθεί για χρήση σε γυναίκες και αποδείχθηκε μερικώς βοηθητική για τους άνδρες. Χορηγείται με ένεση ή ρινικό σπρέι.
Άλλη ομάδα φαρμάκων που χρησιμοποιούνται συχνότερα σε γυναίκες με οστεοπόροοση είναι τα διφωσφονικά, τα οποία προλαμβάνουν τα κατάγματα των οστών. Υπάρχουν πολλά και διαφορετικά διφωσφονικά φάρμακα, όπως η ετιδρονάτη, η αλενδρονάτη και η ρισεδρονάτη. Σε μια μικρή μελέτη, η ετιδρονάτη αποδείχθηκε ότι βελτιώνει την πυκνότητα των οστών στους άνδρες με καρκίνο του προστάτη που ακολουθούν ορμονοθεραπεία.
Άλλος τρόπος μείωσης του κινδύνου για οστεοπόρωση είναι η χρήση διακοπτόμενης ορμονοθεραπείας. Με αυτή τη μορφή θεραπείας, χρησιμοποιούνται ορμόνες για καθορισμένες χρονικές περιόδους. Ο σκοπός της διακοπτόμενης ορμονοθεραπείας είναι τα καρκινικά κύτταρα του προστάτη που επιβιώνουν ενώ βρίσκεστε σε ορμονοθεραπεία να γίνουν ξανά ευαίσθητα στην ορμόνη όταν εκτίθενται σε ανδρογόνα. Πιθανά πλεονεκτήματα της διακοπτόμενης καταστολής ανδρογόνων είναι η διατήρηση της ευαισθησίας στα ανδρογόνα του καρκινικού όγκου, η πιθανή παράταση της ζωής του ασθενή, η βελτιωμένη ποιότητα ζωής λόγω ανάκτησης της σεξουαλικής επιθυμίας και ικανότητας, η μείωση του κόστους της θεραπείας, η αυξημένη ευαισθησία των καρκινικών κυττάρων στη χημειοθεραπεία. Η διακοπτόμενη ορμονοθεραπεία φαίνεται να επηρεάζει την απώλεια της πυκνότητας των οστών σε 6 χρόνια.
Ποιες νεότερες ορμονοθεραπείες υπάρχουν;
Έχει αξιολογηθεί μια νεότερη μορφή θεραπείας, οι ανταγωνιστές της εκλυτικής ορμόνης της γοναδοτροπίνης GnRΗ. Σε αντίθεση με τα ανάλογα LHRΗ, οι ανταγωνιστές της GnRΗ δεν προκαλούν αρχικά αύξηση στο επίπεδο της τεστοστερόνης. Αντίθετα, μειώνουν πιο γρήγορα την τεστοστερόνη στο 70%, σε σύγκριση με τα ανάλογα LΗRH που την όγδοη ημέρα θα είχαν μειώσει το επίπεδο τεστοστερόνης μόνο κατά 20%. Να θυμάστε ότι το επίπεδο τεστοστερόνης επηρεάζει την ανάπτυξη ή μείωση του καρκίνου του προστάτη, άρα αν ο παράγοντας που μειώνει πιο γρήγορα το επίπεδο τεστοστερόνης, θα ελέγξει γρηγορότερα και τον καρκίνο. Οι ανταγωνιστές της GnRΗ που υποβάλλονται σε κλινικές δοκιμές φαίνεται πως έχουν παρενέργειες ίδιες με αυτές των αναλόγων LHRΗ και περιλαμβάνουν εξάψεις (80%), διαταραχές ύπνου (40%), κόπωση (15%) και πονοκεφάλους (8%).
Γιατί η ορμονοθεραπεία προκαλεί εξάψεις και πώς μπορούν να αντιμετωπιστούν;
Οι εξάψεις παρουσιάζονται σε άνδρες που ακολουθούν ορμονοθεραπεία για καρκίνο του προστάτη υψηλού κινδύνου και σε ασθενείς που λαμβάνουν προκαταρκτική ορμονοθεραπεία, δηλαδή ορμονοθεραπεία που χορηγείται πριν την οριστική θεραπεία (δηλ. ριζική προστατεκτομή ή βραχυθεραπεία για τη σμίκρυνση του καρκίνου του προστάτη).
Σε μια μελέτη ανδρών που ακολουθούσαν προκαταρκτική θεραπεία πριν τη ριζική προστατεκτομή, οι εξάψεις παρουσιάστηκαν στο 80% των ασθενών. Σε περίπου 10% συνεχίστηκαν για τουλάχιστον 3 μήνες μετά την παύση της ορμονοθεραπείας. Άνδρες που ακολούθησαν ορμονοθεραπεία για περισσότερους από 4 μήνες ήταν πιο πιθανό να παρουσιάσουν επίμονες εξάψεις. Περίπου 3/4 των ανδρών που ακολούθησαν ορμονοθεραπεία για καρκίνο του προστάτη αναφέρουν ενοχλητικές εξάψεις από 1-12 μήνες μετά το ξεκίνημα της ορμονοθεραπείας και συχνά για χρόνια.
Η αιτία των εξάψεων και της εφίδρωσης σε σχέση με την ορμονοθεραπεία δεν είναι γνωστή. Τα συμπτώματα είναι παρόμοια με αυτά που βιώνουν οι γυναίκες κατά την εμμηνόπαυση, αλλά συνήθως δεν βιώνονται στους άνδρες καθώς το επίπεδο τεστοστερόνης πέφτει αργά με τη γήρανση. Τα συμπτώματα φαίνεται να οφείλονται σε ξαφνική μεγάλη μείωση στο επίπεδο τεστοστερόνης και στις επιδράσεις της τεστοστερόνης στα αγγεία του αίματος. Δεν υπάρχουν αναγνωρίσιμοι παράγοντες που θέτουν ένα άτομο σε μεγαλύτερο κίνδυνο για εξάψεις από ένα άλλο.
Υπάρχουν πολλοί τρόποι θεραπείας των εξάψεων που οφείλονται στην ορμονοθεραπεία. Ορισμένες εναλλακτικές είναι η κλονιδίνη, η οξική μεγεστρόλη, η οξική μεδροξυπρογεστερόνη, χαμηλή δόση οιστρογόνων και οξικής μεδροξυπρογεστερόνης. Τα οιστρογόνα που λαμβάνονται από το στόμα είναι αποτελεσματικά στην εξαφάνιση των εξάψεων. Ωστόσο, η χρήση οιστρογόνων ενέχει κίνδυνο για καρδιακά προβλήματα, εγκεφαλικά επεισόδια και θρομβώσεις αίματος. Η οξική μεγεστρόλη σε χαμηλή δόση είναι αποτελεσματική στην αντιμετώπιση των εξάψεων σε περίπου 85% των ασθενών. Ωστόσο, σχετίστηκε σε σπάνιες περιπτώσεις με αύξηση του ειδικού προστατικού αντιγόνου που μειώθηκε με την παύση της οξικής μεγεστρόλης και πρέπει να χρησιμοποιείται προσεκτικά. Άλλη χημική ουσία, η οξική κυπροτερόνη, χρησιμοποιήθηκε για την αντιμετώπιση των εξάψεων, αλλά έχει συσχετισθεί με κίνδυνο εμφάνισης καρδιακών προβλημάτων.
Δόσεις κλονιδίνης βοήθησαν στη μείωση εμφάνισης των εξάψεων και της σοβαρότητας των συμπτωμάτων σε γυναίκες με εμμηνόπαυση (φυσική ή μέσω χειρουργικής επέμβασης), αλλά δεν φαίνεται να είναι αποτελεσματική στους άνδρες. Η κατανάλωση σόγιας καθημερινά μαζί με 800 III βιταμίνης Ε σε μια μελέτη έδειξε μείωση του αριθμού και της σοβαρότητας των εξάψεων στο 50%.
Δεν πρέπει να λάβετε αυτή την ποσότητα βιταμίνης Ε, χωρίς να συμβουλευθείτε το γιατρό σας. Τέλος, σε μικρή μελέτη αποδείχθηκε ότι ένα αντικαταθλιπτικό, η βενλαφαξίνη, μειώνει τις εξάψεις κατά 50%. Η περιορισμένη λήψη καφεΐνης και η αποφυγή κοπιαστικής άσκησης και πολύ υψηλών θερμοκρασιών βοηθούν στον έλεγχο των εξάψεων.
Τι συμβαίνει όταν αποτυγχάνει η θεραπεία πλήρους ανδρογονικού αποκλεισμού και το ΡSΑ αρχίζει να αυξάνεται ξανά;
Αν το επίπεδο PSA αυξάνεται ενώ ακολουθείτε θεραπεία πλήρους αποκλεισμού ανδρογόνων, αρχικά ο γιατρός θα σας διακόψει τη λήψη του αντιανδρογόνου. Αυτό προκαλεί μείωση του PSA σε περίπου 20% των περιπτώσεων και μπορεί να διαρκέσει αρκετούς μήνες έως και χρόνια. Η θεραπεία με ανάλογα LΗRΗ συνεχίζεται. Δεν είναι σαφές γιατί αποδίδει αυτή η διακοπή του αντιανδρογόνου. Όταν αυξάνεται το PSA μετά τη διακοπή αντιανδρογόνου, μπορείτε να σκεφτείτε άλλες μορφές ορμονοθεραπείας, όπως κετοκοναζόλη, αμινογλουτεθιμίδη, οιστρογόνα, προγεστίνες, άλλο αντιανδρογόνο, ή χημειοθεραπεία.
Η αμινογλουτεθιμίδη προκάλεσε μείωση στο PSA σε 48% – 80% των ασθενών όταν χορηγήθηκε μαζί με στεροειδές (υδροκορτιζόνη) ύστερα από τη διακοπή του αντιανδρογόνου. Οι παρενέργειες της αμινογλουτεθιμίδης είναι: μείωση αρτηριακής πίεσης του αίματος όταν είστε όρθιος (ορθοστατική υπόταση), κόπωση, διαταραχή στο βηματισμό (αταξία) και εξάνθημα δέρματος.
Η κετοκοναζόλη είναι φάρμακο που μειώνει την παραγωγή ανδρογόνου από τους όρχεις και τα επινεφρίδια και επηρεάζει άμεσα τα καρκινικά κύτταρα του προστάτη. Σε ασθενείς που δεν ανταποκρίθηκαν σε ορμονοθεραπεία πρώτης σειράς (ανάλογο LHRH συν αντιανδρογόνο), η κετοκοναζόλη με την υδροκορτιζόνη μειώνει το PSA σε περίπου 15% των ασθενών. Σε όσους δεν ανταποκρίθηκαν στη διακοπή αντιανδρογόνου, η κετοκοναζόλη συν την υδροκορτιζόνη μείωσαν το PSA σε περίπου 75% των ανδρών.
Η κετοκοναζόλη αποδίδει γρήγορα. Οι επιδράσεις στο επίπεδο τεστοστερόνης ξεκινούν 30 λεπτά μετά τη λήψη της και το επίπεδο τεστοστερόνης μειώνεται κατά 90% εντός 48 ωρών μετά το ξεκίνημα της θεραπείας κετοκοναζόλης. Η συνηθισμένη δόση κετοκοναζόλης είναι 200mg τρεις φορές την ημέρα για την πρώτη εβδομάδα και έπειτα 400mg από το στόμα τρεις φορές την ημέρα. Ορισμένοι άνδρες ανταποκρίνονται σε χαμηλότερες δόσεις των 300mg τρεις φορές την ημέρα ως μακροπρόθεσμη θεραπεία. Η συνισταμένη δόση υδροκορτιζόνης είναι 20mg στο πρωινό και 20mg στο βραδινό. Αν παρουσιάσετε πρήξιμο ή επιδείνωση του διαβήτη, τότε η δόση μειώνεται σε 20mg το πρωί και 10mg το βράδυ ή απλά 10mg δύο φορές την ημέρα.
Οι παρενέργειες της κετοκοναζόλης περιλαμβάνουν ναυτία και τάση προς εμετό σε περίπου 15% των ασθενών. Πρέπει να λαμβάνεται μεταξύ των γευμάτων και όχι μαζί με αντιόξινα, ανταγωνιστές ισταμίνης (ρανιτιδίνη, σιμετιδίνη, φαμοτιδίνη, νιζατιδίνη) ή αναστολείς αντλίας πρωτονίων (ομεπραζόλη, λανσοπραζόλη). Μπορεί να προκαλέσει προβλήματα στη λειτουργία του ήπατος. Πρέπει να ελέγχεται τακτικά η λειτουργία του ήπατος, ένα:» λαμβάνετε κετοκοναζόλη. Τα κορτικοστεροειδή (π.χ. πρεδνισόνη) μπορεί να μειώσουν την παραγωγή ανδρογόνων. Μείωση του PSA παρατηρήθηκε στο 20% – 29% των ασθενών με μη ορμονοανθεκτικό καρκίνο του προστάτη οι οποίοι λαμβάνουν κορτικοστεροειδή. Άλλα κορτικοστεροειδή, όπως η δεξαμεθασόνη και η οξική μεγεστρόλη, μπορεί να βελτιώσουν τα συμπτώματα.
Εναλλακτικά, μπορείτε να δοκιμάσετε κάποιες μορφές χημειοθεραπείας. Τρέχουσες κλινικές δοκιμές επιτρέπουν σε ορισμένους ασθενείς να συμμετέχουν στην αξιολόγηση της αποτελεσματικότητας και ασφάλειας των νεότερων μορφών χημειοθεραπείας. Μπορεί να αποδειχθούν ευεργετικές για σας, μπορεί και όχι. Ωστόσο, οι πληροφορίες οδηγούν τους γιατρούς στη συγκέντρωση περισσότερων στοιχείων για τον καρκίνο του προστάτη και την αποτελεσματική θεραπεία του.
Τι είναι ο ορμονοανθεκτικός καρκίνος τον προστάτη και πώς αντιμετωπίζεται;
Σε ασθενείς με μεταστατική νόσο κατά τη διάγνωση, σε όσους είναι πολύ ασθενείς για θεραπεία ίασης ή αναπτύσσουν υποτροπιάζοντα καρκίνο του προστάτη μετά την επέμβαση ή την ακτινοθεραπεία, χρησιμοποιείται η ορμονοθεραπεία. Η ορμονοθεραπεία πρώτης σειράς είναι συνήθως η ορχεκτομή ή η θεραπεία με ανάλογα LHRΗ. Σε άνδρες στους οποίους ο καρκίνος του προστάτη συνεχίζει να αναπτύσσεται ενώ αυτοί ακολουθούν ορμονοθεραπεία πρώτης σειράς προστίθεται ένα αντιανδρογόνο.
Αυξήσεις στο PSA ενώ λαμβάνετε πλήρη αποκλεισμό ανδρογόνων (ορχεκτομή ή ανάλογο LHRΗ συν αντιανδρογόνο) υποδεικνύουν την παρουσία καρκινικών κυττάρων στον προστάτη που είναι ανθεκτικά στις ορμόνες. Σε αυτή την περίπτωση, το αντιανδρογόνο διακόπτεται και συνεχίζει η θεραπεία με το ανάλογο LHRΗ. Όταν το PSA συνεχίσει να αυξάνεται παρά την αλλαγή, χρησιμοποιείται άλλη μορφή ορμονοθεραπείας, όπως διαφορετικό αντιανδρογόνο, αμινογλουτεθιμίδη, κετοκοναζόλη ή στεροειδές. Όταν το PSA συνεχίσει να αυξάνεται παρά τις διάφορες μορφές ορμονοθεραπείας, ο καρκίνος θεωρείται ορμονοανθεκτικός. Σε αυτή την περίπτωση, η επιλογή είναι η χημειοθεραπεία, είτε εγκεκριμένων προγραμμάτων είτε κλινικών δοκιμών που αξιολογούν νεότερα φάρμακα ή δόσεις ή συνδυασμούς θεραπειών.





